「膝の痛みのせいで外出もできない」「家事もつらいけど手術は怖い」とあきらめていませんか?「人工膝関節は膝の痛みを取るのが目的で、ADL(日常生活動作)とQOL(生活の質)を高める手段の一つ」と語る、総合大雄会病院・人工関節センター長の小林正明医師に、変形性膝関節症の治療についてうかがいました。
膝の痛みの原因は?
中高年の方の「膝の痛み」の原因で最も多いのが「変形性膝関節症」です。膝に負担をかけ過ぎたこと、あるいは加齢が原因で膝の軟骨がすり減り、骨と骨とがぶつかって出てくる痛みです。女性に多いのも特徴で、40歳以上の女性の約6割に膝関節の変形があると言われています。
膝は関節の内側から悪くなることが多いです。特に「O脚」の方は膝関節の内側に体重がかかることで骨が削れ、さらに関節の変形が進む…という悪循環をおこすことがあります。
変形性膝関節症は年齢と共に誰にでも起こる可能性があるのですが、現在はっきりした原因は分かっていません。
膝は関節の内側から悪くなることが多いです。特に「O脚」の方は膝関節の内側に体重がかかることで骨が削れ、さらに関節の変形が進む…という悪循環をおこすことがあります。
変形性膝関節症は年齢と共に誰にでも起こる可能性があるのですが、現在はっきりした原因は分かっていません。
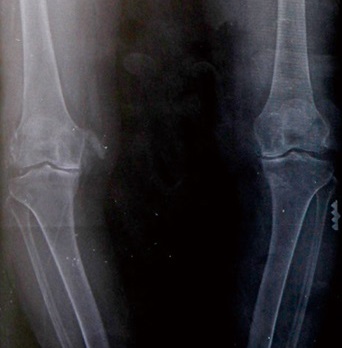
O脚のレントゲン
痛みを取り除いて、筋力を鍛える
まずは内服薬や外用剤を上手に使って、膝の痛みを取ることから始めます。サポーターや装具でカバーする装具療法や、ヒアルロン酸の注射で一時的に痛みを抑える方法もよく行われています。重要なのは「体重コントロール」と「筋力強化」です。ちょっと動くだけでも、膝には体重の3倍以上の負担がかかりますので、1kg減量すれば、一歩歩くごとに3kg分の負担が減ることになります。一日5,000歩歩いたら、なんと15t分の負担が減るわけなので、体重コントロールは非常に重要です。体重をコントロールするためには、筋力トレーニングだけでなく、食べ過ぎないなどの食事療法も大切です。
筋力トレーニングは、特に太ももにある「大腿四頭筋」を鍛えて下さい。痛みがある膝に負担をかけることなく筋力を鍛えるには、プールで歩く「水中歩行」が有効です。運動療法と食事療法で、膝関節の悪化を遅らせる事ができます。
筋力トレーニングは、特に太ももにある「大腿四頭筋」を鍛えて下さい。痛みがある膝に負担をかけることなく筋力を鍛えるには、プールで歩く「水中歩行」が有効です。運動療法と食事療法で、膝関節の悪化を遅らせる事ができます。

プールで歩く水中歩行が有効
変形性膝関節症の手術について
痛みがつらくて歩くことができない、膝の曲げ伸ばしができない、見た目にも「O脚」が進んで生活に困る…という時が、手術のタイミングだと思います。ただ変形性膝関節症は命に関わる病気ではありませんので、絶対に手術をしなければいけないという病気ではありません。患者さまご本人がその後の人生をどう過ごしていきたいか?を考え、手術をするかしないかも患者さまご本人に決めていただきます。
手術とひと口にいっても、いくつかの種類があります。患者さまへの負担(侵襲)が一番少ないのが「関節鏡視下手術」です。関節の周囲に小さな穴を2~3か所あけて器具を挿入し、痛みの原因となっている損傷組織などを摘出、掃除します。そのほかに、膝関節近くの脛の骨の一部分を切り、O脚を矯正するのが「骨切り術」です。体重がかかる部分を、傷んでいる内側から状態が良い外側に移し痛みや違和感を和らげます。
手術とひと口にいっても、いくつかの種類があります。患者さまへの負担(侵襲)が一番少ないのが「関節鏡視下手術」です。関節の周囲に小さな穴を2~3か所あけて器具を挿入し、痛みの原因となっている損傷組織などを摘出、掃除します。そのほかに、膝関節近くの脛の骨の一部分を切り、O脚を矯正するのが「骨切り術」です。体重がかかる部分を、傷んでいる内側から状態が良い外側に移し痛みや違和感を和らげます。
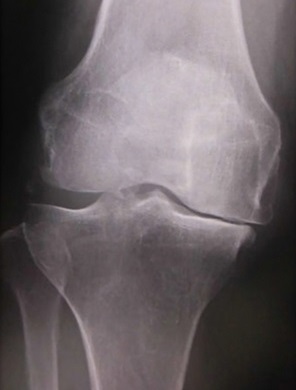
変形性膝関節症のレントゲン
40~50代の人を中心に行っていますが、内側の軟骨のみが痛んでおり、O脚はそれほど進行しておらず、靭帯などの組織がまだしっかりしている人が対象になります。ただ、骨切り術は骨が付くのに時間がかかるので、長い期間仕事や家事などを休めないという人には適していないかもしれません。
人工膝関節置換術について
例えば、自動車のタイヤもたくさん使えばすり減り、新しいタイヤに替えるかと思います。膝関節も同じで、伸ばしたり曲げたり毎日よく動かすところですので、長年使うと膝の軟骨はすり減ってしまいます。そのすり減った膝の表面を取り除き、人工のものに置き換えるのが、「人工膝関節置換術」です。
人工膝関節置換術は痛みを取ることが目的です。当院では平均すると70代後半の人が手術をされています。若い人では60代前半、高齢の方だと80代後半の患者さまもいらっしゃいます。
人工膝関節置換術にはいくつかのやり方があります。傷んだ膝関節の表面全てを削り取って人工のものにするのが「全置換術」です。現在行われている人工膝関節置換術の主流です。最近少しずつ増えているのが「部分置換術」です。関節の内側だけが悪く外側の軟骨やじん帯がしっかりしている場合、悪い部分(内側)だけを入れ替えるという手術です。全置換術に比べ術後の回復が早く自分の靭帯も残せますので、手術後の膝の曲がりが良いが特徴です。部分置換術ができるタイミングで手術をした方が良いと思うのですが、日本人は我慢強い人が多いせいか、なかなかそのタイミングで手術を行える人は多くありません。
その他に膝のお皿だけ変えるという方法もあります。患者さま一人ひとりの状態に合わせた手術方法を選択、提案しています。
人工膝関節置換術は痛みを取ることが目的です。当院では平均すると70代後半の人が手術をされています。若い人では60代前半、高齢の方だと80代後半の患者さまもいらっしゃいます。
人工膝関節置換術にはいくつかのやり方があります。傷んだ膝関節の表面全てを削り取って人工のものにするのが「全置換術」です。現在行われている人工膝関節置換術の主流です。最近少しずつ増えているのが「部分置換術」です。関節の内側だけが悪く外側の軟骨やじん帯がしっかりしている場合、悪い部分(内側)だけを入れ替えるという手術です。全置換術に比べ術後の回復が早く自分の靭帯も残せますので、手術後の膝の曲がりが良いが特徴です。部分置換術ができるタイミングで手術をした方が良いと思うのですが、日本人は我慢強い人が多いせいか、なかなかそのタイミングで手術を行える人は多くありません。
その他に膝のお皿だけ変えるという方法もあります。患者さま一人ひとりの状態に合わせた手術方法を選択、提案しています。
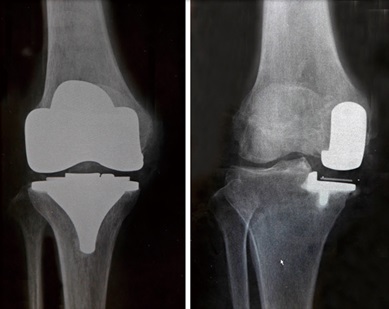
人工膝関節全置換術(左)と部分置換術(右)のレントゲン
膝の曲げ伸ばしがうまくできるように
膝を曲げ伸ばしする時には隙間(ギャップ)ができます。このギャップが狭いと窮屈になり、膝は曲がりにくくなります。その人にあった膝の曲げ伸ばしができるようにするために、器械を用いながら適切なギャップが得られるように慎重に調整を行います。
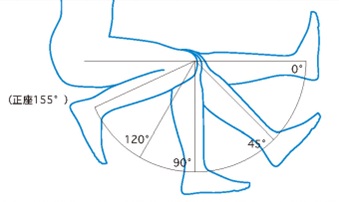
ただし、手術前にあまり膝が曲がらなかった人は、人工膝関節にしても期待通りに膝は曲がりません。そのため、関節変形がひどくもともと膝があまり曲がらない人は、満足度が低くなることがあります。正座もできなくなったから手術を…と考える人も多いですが、人工膝関節にしたからと言って、必ずしも正座ができるようになるわけではありません。
ただし、手術前にあまり膝が曲がらなかった人は、人工膝関節にしても期待通りに膝は曲がりません。そのため、関節変形がひどくもともと膝があまり曲がらない人は、満足度が低くなることがあります。正座もできなくなったから手術を…と考える人も多いですが、人工膝関節にしたからと言って、必ずしも正座ができるようになるわけではありません。
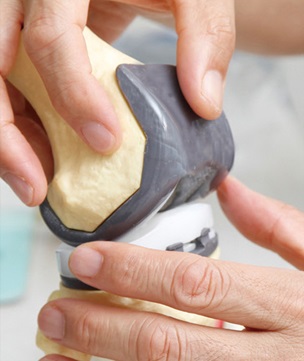
膝関節の模型(曲げ伸ばしの際に、隙間(ギャップ)ができます
手術直後からのリハビリが重要
手術後はしばらく横になってゆっくり療養……なんていうことはありません。翌日には起きて、二日目にはほとんどの人は立っています。リハビリには手術の痛みが最も障害になりますから、手術の最後に痛み止めと止血剤を関節内に入れ、手術直後からの数日間は強力な痛み止め薬を服用し、できるだけ痛みを少なくするよう工夫しています。
手術後のリハビリをきちんとしないと、膝の曲げ伸ばしが思うようにできるようになりません。手術中にどのくらい膝が曲がるかを十分に確認していますが、実際に膝を動かす練習をしないと、筋肉が緊張して曲がりづらくなります。動かさないでいると人工関節に筋肉などが癒着してしまい、曲がらないまま固まってしまいます。手術後はできるだけ早い段階で、膝を動かす練習をすることが必要なのです。もともと手術前から筋力がない人は、このリハビリがなかなかつらいかもしれません。
それでも頑張って歩く、曲げる、伸ばすなどの筋力の訓練を続けます。入院中に、膝が最低90度は曲がるようになるまで練習します。2~3週間の入院ではまだ十分に歩く自信がもてないご高齢の方は、リハビリ専門の病院に転院することもあります。
それでも頑張って歩く、曲げる、伸ばすなどの筋力の訓練を続けます。入院中に、膝が最低90度は曲がるようになるまで練習します。2~3週間の入院ではまだ十分に歩く自信がもてないご高齢の方は、リハビリ専門の病院に転院することもあります。
感染を防ぐために
外科手術で怖いのが感染です。手術直後の感染に関しては私たちが力を入れて予防しますが、何年も経ってから起こる遅発性の感染を避けるためには、口の中の衛生管理が必要です。虫歯や歯周病は手術前だけでなく、手術後もしっかり治療をして下さい。風邪や肺炎などにかからないように、高熱が出たら放置しないできちんと治療をするなど、健康管理に気を配りましょう。
退院してからは必ず定期的に受診してもらい状態を確認します。ちょっとした違和感、異変があったら、すぐに受診してください。もし炎症を起こしたとしても、早く気付けば人工関節の部分を洗うだけ、あるいはポリエチレンを交換するだけで対応できることもありますが、状態が悪いと大掛かりな再置換になる可能性があります。そうなる前に予防したいと思います。
退院してからは必ず定期的に受診してもらい状態を確認します。ちょっとした違和感、異変があったら、すぐに受診してください。もし炎症を起こしたとしても、早く気付けば人工関節の部分を洗うだけ、あるいはポリエチレンを交換するだけで対応できることもありますが、状態が悪いと大掛かりな再置換になる可能性があります。そうなる前に予防したいと思います。
退院後の生活
退院後3週間くらいで最初の受診をしてもらいます。患者さまの多くは、3ヶ月間くらいは膝に熱を持ったり、腫れぼったい感じがすることもあるようです。しかし3ケ月から半年も経つと、手術をしたことも忘れてしまうくらい自由に動き回って、それぞれ好きなことをしている患者さまも多くいらっしゃいますね。

ただし、高いところから飛び降りるなど、膝に過度な衝撃がかかることは人工関節の破損の原因になるので、絶対に避けてください。ジョギングもあまりお勧めできませんが、趣味でスキーやゴルフなど様々なスポーツを楽しんでいる方はたくさんいらっしゃいます。O脚が治り、歩き方がきれいになって、スタスタと歩く姿を見て、近所の人にびっくりされた方もいます。「好きなところに出かけられるようになり、いつも先生の方に向かって拝んでいます」なんて言われると、私もうれしくなります。
最後に小林センター長からメッセージ
「手術は怖い」と言って、歩くことが困難になってから手術を考える、手術を希望される方が多くいらっしゃいます。また、両脚の膝が悪い人で先に片方の膝の手術をし、半年後にもう片方の膝の手術を希望される…という方もいらっしゃいました。
人工膝関節置換術は膝の痛みを取ることが目的ですが、命に関わる手術ではないので、無理に行うものではありません。しかし、痛みを抱えて我慢して、動くに動けずに暮らしていく…というのはどんなに辛いしょうか?人それぞれ、いろんな事情はあると思いますが、もしも膝の痛みで困っているのであれば、手術で痛みを取ることを考えてみてはいかがでしょうか?
まずは、痛みは我慢しないで、不安があれば何でも専門医にご相談されることから始めましょう。
人工膝関節置換術は膝の痛みを取ることが目的ですが、命に関わる手術ではないので、無理に行うものではありません。しかし、痛みを抱えて我慢して、動くに動けずに暮らしていく…というのはどんなに辛いしょうか?人それぞれ、いろんな事情はあると思いますが、もしも膝の痛みで困っているのであれば、手術で痛みを取ることを考えてみてはいかがでしょうか?
まずは、痛みは我慢しないで、不安があれば何でも専門医にご相談されることから始めましょう。